Tartalomjegyzék

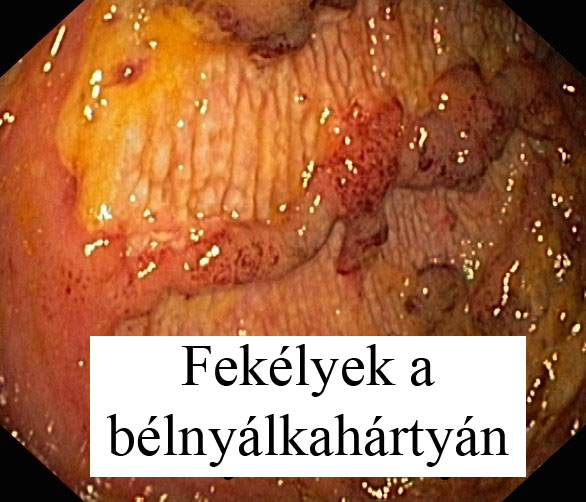
A betegség kialakulását tekintve a Crohn-hoz hasonló gyulladás jön létre a bélfalban, itt azonban az előbbitől eltérően ez csak a bél nyálkahártyájára terjed, tehát felületesebb. A kialakult fekélyek később összeolvadnak közöttük az ép nyálkahártya üregbe türemkedő túlnövekedése figyelhető meg. A bél fala hegesedik, megvastagszik, ezzel együtt merevvé, csőszerűvé válik és megrövidül. A betegség lokalizációját tekintve is eltér a Crohn-tól, ugyanis itt az esetek 95% -ában a végbél (rectum) betegszik meg először, és innen terjed fölfelé a vastagbél mentén, és általában nem terjed rá a vékonybelekre.
Jellemző még, hogy a Crohn-nál megfigyelt szakaszos gyulladás (skip lesions) helyett colitisben egy hosszabb bélszakasz lesz gyulladt. Ezek a különbségek fontosak a két betegség elkülönítésében, ami sokszor még a tapasztalt szakorvosnak is nehézséget jelent.
A tünetek kezdetben enyhébbek, nem specifikusak, és elhanyagolt vagy terápiára nem reagáló esetekben egyre súlyosabbak lesznek, szövődmények lépnek fel. Az enyhe eseteket naponta többszöri, elsősorban reggel jelentkező véres hasmenés jellemzi görcsös hasi fájdalom kíséretében. Ez magától elmúlhat, a betegség inaktív stádiumba kerül, majd hosszabb-rövidebb idő elteltével újból jelentkezik. Súlyosabb esetekben a véres hasmenések száma nő, ezzel együtt mivel a bél nyálkahártyája károsodik, az elfogyasztott táplálékból nem tud felszívódni a szervezet számára fontos víz és ionok. A társuló vérveszteség miatti vérszegénység (anaemia) ezekkel együtt igen súlyos legyengült állapotot hozhat létre. Emellett láz, hőemelkedés, és a szívfrekvencia gyorsulása (tachycardia) jelentkeznek.
Szövődmények:
- Masszív vérzés – rövid időn belül nagy mennyiségű vér elvesztése esetén mindenképpen vérkészítmény adása indokolt, ha ez nem segít a vérző részt műtétileg el kell távolítani.
- Toxikus megacolon: a vastagbél harántul futó részének tágulata, igen veszélyes szövődmény, mert a tágult szakasz fala elvékonyodik, könnyen átszakadhat (perforál), ami kiterjedt hashártyagyulladáshoz vezet.
- Teljes bélelzáródás – colitis ulcerosanal ritka szövődmény, Crohn-betegségben inkább jellemző. Amennyiben mégis kialakul, mindig gondolnunk kell arra, hogy egy gyulladás talaján kialakult tumor zárja el a bél lumenét.
-Carcinoma – a bél nyálkahártyájának folyamatos gyulladása és regenerációja következtében kialakuló rákos elváltozás a colitis ulcerosa rettegett, és nem túl ritka szövődménye, ezért az aktív betegek folyamatos ellenőrzése különböző endoscopos módszerekkel nagyon fontos. Azoknál a betegeknél, ahol a betegség legalább 20 éve fennáll, kb. 10-15 % az esélye a tumor kialakulásának.
A Crohn-nál látott ún. extraintesztinális (nem a gyomor-bél rendszert érintő) tünetek – bőrelváltozások mint erythema nodosum, pyoderma gangraenosum, szem gyulladása, ízületi problémák, epe- és vesekövesség - ugyanúgy megfigyelhetőek itt is, a tályogok és sipolyjáratok azonban nem jellemzőek.
Enyhe esetekben a vérvizsgálat nem mutat eltérést, később az általános gyulladásos paraméterek jellemzőek (gyorsult süllyedés, CRP szint nő, fehérvérsejt-szám nő). A folyamatos vérvesztés miatt a hematokrit érték csökken, a zavart felszívódás következtében pedig az elektrolit háztartás felborul, a test víztartalma lecsökken. Ezeket a laboratóriumi vizsgálat során láthatjuk.
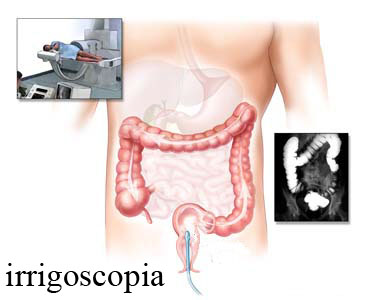 A legmegbízhatóbb diagnosztikai eszköz az endoscopos vizsgálat, melynek során a folyamat kiterjedtségének megállapítása mellett szövettani mintát is vehetünk. Radiológiai vizsgálatok közül hasznos az ultrahang, mivel nem jár sugárterheléssel, így gyakran alkalmazva sem káros. Az ún. irrigoszkópia során a vastagbélbe a végbél felől kétféle kontrasztanyagot juttatunk, majd röntgenfelvételeket készítünk, így a nyálkahártya és a bél üregének (lumen) elváltozásait nagy pontossággal képezhetjük le. Típusosan ilyenkor a bélfal merevsége, beszűkültsége, és a nyálkahártya folyamatos degenerációja és regenerációja miatti egyenetlensége figyelhető meg.
A legmegbízhatóbb diagnosztikai eszköz az endoscopos vizsgálat, melynek során a folyamat kiterjedtségének megállapítása mellett szövettani mintát is vehetünk. Radiológiai vizsgálatok közül hasznos az ultrahang, mivel nem jár sugárterheléssel, így gyakran alkalmazva sem káros. Az ún. irrigoszkópia során a vastagbélbe a végbél felől kétféle kontrasztanyagot juttatunk, majd röntgenfelvételeket készítünk, így a nyálkahártya és a bél üregének (lumen) elváltozásait nagy pontossággal képezhetjük le. Típusosan ilyenkor a bélfal merevsége, beszűkültsége, és a nyálkahártya folyamatos degenerációja és regenerációja miatti egyenetlensége figyelhető meg.
Nagyon lényeges, hogy ahogyan azt már említettük a Crohn-betegségben leírtaktól eltérően ulceratív colitisben az elváltozás mindig folytonos, nem jellemző a beteg és egészséges szakaszok váltakozása. Amennyiben szükséges, CT, MR is végezhető.
A colitis ulcerosa kezelése a Crohn-betegséghez hasonlóan alapvetően belgyógyász feladata. A célunk itt sem az alapbetegség megszűntetése (nem ismerjük az okot), hanem a gyulladáscsökkentés, így a panaszok enyhítése és a szövődmények elkerülése. A legtöbb beteg egész életén át tartó gyógyszeres kezelésre szorul. A gyógyszerek a Crohn-nál leírtakkal megegyeznek, itt is szteroid és nem szteroid gyulladáscsökkentők, az immunválaszt csökkentő szerek, és biológiai terápia jön számításba.
Sebészi kezelés szükséges konzervatív, gyógyszeres terápiára nem reagáló formák esetén. Egyes szövődményes esetekben pl. a bélfal átszakadása – hashártyagyulladás, hirtelen állapotromlás vagy toxicus megacolon (lásd fent), mely többnapos intenzív gyógyszeres terápiára sem reagál, vagy nyálkahártya daganat kialakulása esetén szintén elkerülhetetlen az operáció.
A műtét célja a gyulladt bélszakasz eltávolítása. Ez többnyire a végbelet és a vastagbél egy szakaszát jelenti. A műtét befejezése történhet az I. részben említett stoma képzésével, azonban amennyiben lehetséges, törekednek a bél folytonosságának megtartására. Ilyenkor a megmaradt záróizomzatot egyesítik a vékonybéllel. A Crohn-betegséggel szemben colitisnél a gyulladt bélszakasz eltávolításával a beteg gyakorlatilag "kigyógyul" a betegségélből, azonban a bél folytonosságát sokszor nem tudják helyreállítani, a vékonybél hasfalra való kivezetése pedig az életminőség jelentős romlásával jár, így alapvetően az operáció csak a fent leírt körülmények között végzendő.
 Testtömeg index
Testtömeg index Terhességi kor
Terhességi kor Élelmiszer adalék kereső
Élelmiszer adalék kereső